Inimese papilloomiviirus on onkogeenne haigus. HPV peamised ilmingud on tüügaste, papilloomide ja kondüloomide moodustumine nahal ja limaskestadel. Viirust mõjutavad nii naised kui mehed.
HPV tekke ja aktiveerumise põhjused
Märge! Papilloomiviiruse ilmnemise peamine põhjus kehas on nakatunud inimese nakatumine.
Infektsiooni provotseerivad tegurid on järgmised:
- nõrgenenud immuunsus;
- halvad harjumused;
- sagedased ja tugevad närvišokid;
- viirusnakkused;
- seedetrakti patoloogia;
- seksuaalpartnerite sagedane vahetus, kaitsmata seksuaalvahekord.
Kas inimese papilloomiviirust saab ravida?
HPV aktiivses arengufaasis on ravitav.
Ravi peamine eesmärk on sümptomite kõrvaldamine ja inimkeha kaitsemehhanismi tugevdamine.
Sõltuvalt viiruse tüübist, sümptomitest ja tüsistustest võib kasutada erinevaid ravimeetodeid.
Kas HPV-d saab püsivalt ravida?
HPV eripäraks on see, et kehasse sattudes settib see sinna igaveseks. Perioodidel, mil organismil on tugev kaitsemehhanism ja ta ei puutu kokku ülaltoodud riskiteguritega, on viirus rahulikus olekus ega aktiveeru.
Immuunsüsteemi vähenemise, hügieenireeglite mittejärgimise, tervise halvenemise korral võib papilloomiviirus uuesti aktiveeruda.

Papilloomiviirusega nakatumise meetodid
HPV viirusega nakatumine toimub otsesel kokkupuutel nakatunud inimesega, limaskestade ja naha kaudu. On mitmeid nakkusteid:
- Peamine viis on seksuaalne kontakt. Papilloomiviiruse ülekandumise tõenäosus nakatunud partnerilt kaitsmata vahekorra ajal on 60-70%. Risk suureneb oluliselt partnerite sagedase vahetamisega. Limaskestade mikrotraumade esinemisel on nakatumine võimalik isegi suudluse või oraalseksi ajal;
- HPV-nakkus esineb ka kodusel teel: nakatunud inimesega samade käterätikute, nõude ja hügieenitoodete kasutamisel. Avalikes saunades, vannides ja basseinides on papilloomiviirusesse nakatumise oht;
- Samuti on võimalik viiruse vertikaalne ülekandumine - emalt lootele sünnituse ajal.
Miks on inimese papilloomiviirus ohtlik?
Kõik HPV sordid võib tinglikult jagada kahte kategooriasse: madala ja kõrge onkogeense riskiga viirused. Teise kategooria rühmad võivad areneda onkoloogiliseks haiguseks.
Märge! HPV kujutab endast suurimat ohtu naistele: neile on kõige enam eelsoodumus kõrge onkogeensusega viiruse tüved.
Naistel võib papilloomiviirus põhjustada mitmeid reproduktiivsüsteemiga seotud haigusi:
- emakakaela patoloogia: erosioon, leukoplaakia, adenokartsinoom, vähkkasvajad;
- välissuguelundite, pärakupiirkonna onkoloogia.
Samuti kaasneb haiguse arenguga tüükad ja papilloomid suguelunditel, jäsemetel, kaenlaalustel ja kaelal. Neoplasmid põhjustavad ebamugavust, häirivad hügieeni ja harjumuspärast eluviisi, seetõttu tuleb need hävitada.
Meestel on HPV-ga vähi tekkerisk väiksem, kuid mitte välistatud. Lisaks võivad peenisel tekkida ägedad nurgelised papilloomid, mis tekitavad ebamugavust ja häirivad normaalset seksuaalset tegevust. Sellised kasvajad tuleb kohe eemaldada.
Diagnostilised meetodid
Haiguse tuvastamine algab tavaliselt arsti visuaalse kontrolliga. Uuringu käigus uuritakse limaskesti, nahakihte, eriti hoolikalt tuleb uurida piirkondi, kus tüükad ja papilloomid tekivad kõige sagedamini: suguelundite piirkond, kaenlaalused, kael.
Peamised HPV diagnoosimise meetodid on järgmised:
- Naistel tuleb kindlasti teha kolposkoopia, emakakaela ja tupe uuring ning läbida ka tsütoloogilised analüüsid (limaskestalt kraapimine). Onkoloogia kahtluse korral võib lisaks määrata biopsia;
- PCR analüüs (polümeraasi ahelreaktsioon). Võimaldab tuvastada viiruse DNA mis tahes analüüsiks antud materjalist;
- Digene test on täpsem analüüs. Selle tulemuste järgi saab tuvastada papilloomiviirust, tuvastada selle tüübi DNA järgi ja määrata pahaloomulisuse astet.
HPV üldine raviskeem
Praegu puuduvad ühtsed rahvusvahelised protokollid inimese papilloomiviiruse raviks. Kahekomponendilised raviskeemid näitasid end kõige paremini: need ühendavad viiruskahjustuste eemaldamise kirurgiliste meetoditega ja spetsiaalse viirusevastase ravi samaaegse läbimise. Selle lähenemisviisi efektiivsus HPV ravis on kuni 90%.
Laste ravi tunnused
Kui HPV lapsel aktiveeritakse, kasutavad arstid ennekõike konservatiivseid ravimeetodeid: immunomodulaatorite ja vitamiinide määramist, samuti lööbe kohalikku ravi salvide, kompressidega.
Kirurgilist sekkumist kasutatakse tavaliselt ainult neil juhtudel, kui vaatluse ajal täheldatakse tüükade ja papilloomide kasvu.
Ravi tunnused raseduse ajal
Märge! HPV lapse kandmise perioodil ei avalda tugevat negatiivset mõju selle arengule ja raseduse kulgemisele üldiselt.
Peamised soovitused papilloomiviiruse raviks raseduse ajal:
- Kui viirus avastatakse enne rasedust, tuleb teid viivitamatult ravida. See normaliseerib immuunsust ja väldib soori ja muid infektsioone;
- Soovitav on planeerida raseduse algust teise tsükli lõpus pärast ravi lõppu;
- HPV ravi raseduse ajal peaks algama mitte varem kui 28. rasedusnädalal – perioodil, mil lapsel moodustuvad kõik elundid. See aitab vältida ravimite negatiivset mõju lapse kehale.
papilloomiviiruse ravi
Peamised HPV ravimeetodid on:
- spetsiifiliste viirusevastaste ravimite võtmine;
- immunomodulaatorite kursus;
- kasvajate (papilloomid, tüükad) kirurgiline eemaldamine;
- haiguse sümptomite vähendamine traditsioonilise meditsiini abil.
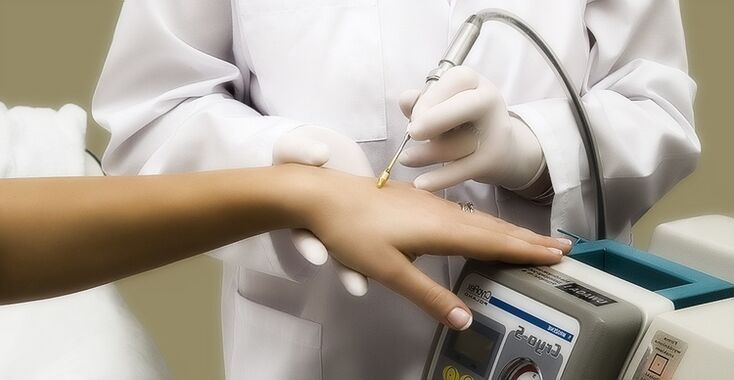
Viirusevastane ravi
Tähtis! Ravimite valik sõltub viiruse tüübist ja organismi omadustest. Ainult arst võib määrata ravikuuri ja ravimite annuseid, enesega ravimine võib olukorda veelgi süvendada.
Immunomoduleerivad ravimid
Immunomodulaatorite määramise peaks läbi viima arst vastavalt patsiendi immunogrammile - nii saavutatakse kiirem ja stabiilsem tulemus.
Kirurgiline lähenemine (kasvu eemaldamine)
HPV operatsiooni peamine eesmärk on eemaldada organismist rakud, mida viirus on modifitseeritud.
Eemaldamist saab läbi viia mitmel viisil, sõltuvalt haiguse omadustest ja arsti näidustustest:
- Elektrokoagulatsioon. Sõltuvalt HPV rühmast on ravi efektiivsus vahemikus 80% kuni 95%;
- Löövete eemaldamine laseriga. Kõrge efektiivsus, kuid on suur tõenäosus retsidiiviks. Lisaks paranevad haavad pärast protseduuri pikka aega - kuni 4 nädalat;
- raadiolainete kirurgia. Seda kasutatakse üksikute moodustiste eemaldamiseks;
- Krüoteraapia. Tõhusus - kuni 65%, retsidiiv esineb 40-50% juhtudest;
- Kemo-destruktiivsed ained. Kohaldatav ainult lööbe korral suguelundite piirkonnas. Suhteliselt madal efektiivsus - mitte rohkem kui 40%.
Rahvapärased abinõud
Märge! Alternatiivse meditsiini vahendeid ei tohiks pidada täielikuks HPV ravimeetodiks. Kuid need on taskukohane ja kahjutu viis viiruse aktiivse ilmingu nõrgendamiseks.
Papilloomiviiruse jaoks on kõige tõhusamad sellised rahvapärased abinõud: värske kartulimahl, järsult keedetud nöör, küüslaugu ja äädika segu, Kalanchoe lehed, teepuuõli.
Neid tuleks kasutada kompresside, sidemete kujul HPV väliste ilmingute jaoks - papilloomid, tüükad.
HPV kordumise ennetamine
Tüügaste ja papilloomide kordumise vältimise peamised eesmärgid on immuunsuse tugevdamine ja hügieeni säilitamine kodus ja avalikes kohtades. Soovitatav:
- järgima õiget dieeti;
- läbima vitamiiniteraapiat;
- jälgige tavalist töörežiimi, magage piisavalt ja lõõgastuge täielikult;
- suurendada füüsilist aktiivsust.
Tähtis! Vaktsineerimine on tõhus meetod HPV taasaktiveerumise ärahoidmiseks – seda saab kasutada pikaajalise kaitse kõige ohtlikumate viirusrühmade eest.






















